Por Prof. Dr. Ricardo Magini
O empirismo é aleatório! O saber é sistemático! Logo, a capacidade de reprodução metódica diferencia ciência de empirismo. A evidência clínica está fundamentada nos estudos longitudinais prospectivos randômicos. Assim, nos primórdios da osseointegração necessitou-se de critérios definidos de sucesso e fracasso e, da previsibilidade dos resultados obtidos1. Requeria-se distinguir “sucesso” de “sobrevivência”. Rompeu-se com o empirismo aleatório de outrora. A Implantodontia emergiu como ciência baseada em estudos epidemiológicos. Inicialmente, o restabelecimento da saúde e função com próteses implantossuportadas foi demonstrado, com avaliações superiores a 15 anos, de maneira prognosticável em edêntulos totais inferiores1,2. A estética não era protagonista. O escopo era aumentar, de modo presumível, o conforto mastigatório e qualidade de vida deste tipo populacional (edêntulos totais infreriores). O essencial era o estabelecimento de um protocolo que minimizasse o trauma cirúrgico. As variáveis fundamentais eram as seguintes: diminuir o calor friccional gerado pelo preparo do sítio receptor, inserir o implante com “suficiente” estabilidade primária e um período de latência de 3-6 meses3,2. Entretanto, paralelamente sem comprovação epidemiológica, o grupo do Professor Schroeder, na Universidade de Berna (Suíça), utilizava-se das próteses implantossuportadas em edêntulos parciais e unitários3-5. Adicionalmente, enquanto os suecos utilizavam implantes cilíndricos de 2-peças, na forma de parafuso com superfície usinada, os suíços aderiram outras geometrias, tratamento superficial com spray de plasma de titânio e implantes de corpo único (1-peça). A partir da segunda metade da década de 80, o mercado adotou os implantes 2-peças e a configuração de parafuso3.
Na década de 90, surgiram as evidências científicas da perspectiva de próteses implantossuportadas em edêntulos parciais3,6. Desde então, aumentou-se o número de candidatos aos implantes e demanda estética. A mudança de paradigma foi irreversível. A estética passou a ter importância central no sucesso terapêutico. Neste decênio, também consolidou-se o conceito do tratamento superficial. Análises de aposições ósseas sobre às superfícies do titânio e torques de remoção asseveraram resultados superiores com às superfícies tratadas, em relação às usinadas3,7. Com os tratamentos superficiais pode-se diminuir o período de latência, inicialmente proposto por Branemak (3-6 meses). A carga precoce tornou-se uma possibilidade terapêutica. O cenário estimulou pesquisas sobre a aplicação da carga imediata, especialmente, em edêntulos totais inferiores8. O mercado clamava pelas diminuições do tempo de tratamento e da morbidade, o implante imediato, técnica proposta por Schulte et al 9 (em 1978), voltou a ser uma possibilidade de terapia nos anos 90. Assim, a geometria dos implantes passou a ser cônica, como as anatomias radiculares e alveolares.
Na virada do século, a academia e o setor produtivo promoveram avanços significativos na estética peri-implantar. Os progressos foram realizados nos protocolos cirúrgico e protético, nas manufaturas dos implantes e componentes protéticos3. Evoluções inúmeras aconteceram, como por exemplo:
- O entendimento da relevância das distâncias biológicas nas perdas ósseas verticais peri-implantares10;
- o discernimento da magnitude das perdas ósseas horizontais peri-implantares11;
- a compreensão da importância do posicionamento tri-dimensional correto do implante nos resultados estéticos3;
- a percepção da obrigação do conhecimento do reparo do alvéolo pós-exodontia12;
- a utilização da tecnologia da tomografia computadorizada tri-dimensional cone-beam3.
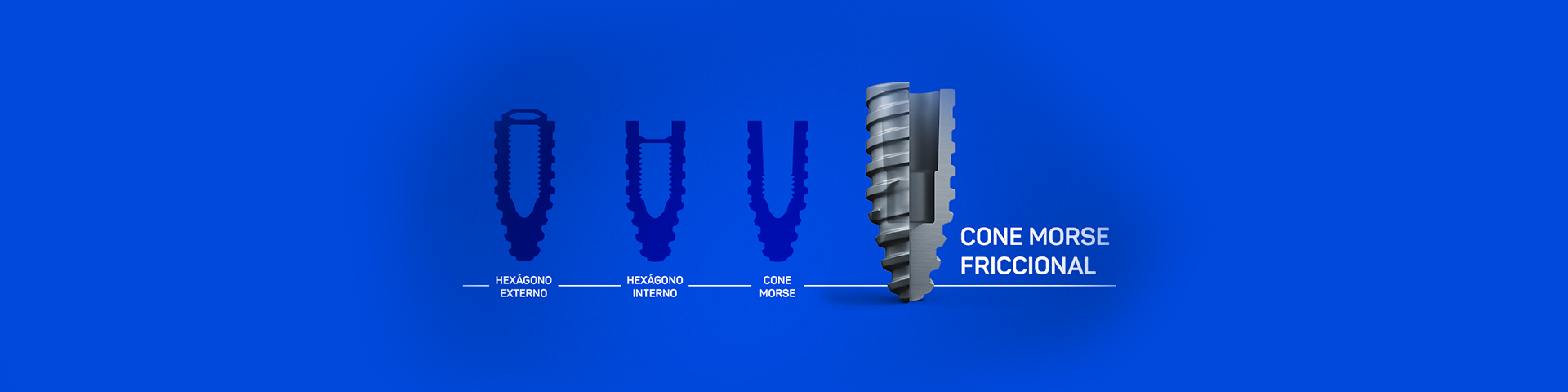
Os conceitos biológicos aplicados à gengiva (selamento marginal) foram extrapolados para à mucosa peri-iimplantar. O vedamento do meio interno origina-se da diferenciação estrutural (formação fisiológica das distâncias biológicas) no periodonto de proteção e da mucosa peri-implantar. Ambos possuem a função inequívoca de proteger, respectivamente, o periodonto de sustentação e a osseointegração da presença perene do biofilme intrassulcular. Semelhantemente à gengiva, a mucosa peri-implantar age como uma barreira contra à agressão bacteriana. Esta é constituída por sulco peri-implantar, epitélio juncional (composto por hemidesmossomas e lamina basal) e a adaptação conjuntiva (não possui inserção de fibras de Sharpey). O equilíbrio entre à agressão do biofilme e à resposta do hospedeiro, é determinado pela constituição das distâncias biológicas peri-implantares e pelos fenótipos teciduais. O fato da mucosa peri-implantar, diferentemente da gengiva, ser destituída de inserção conjuntiva, sugere uma diminuição na resistência à agressão bacteriana. Soma-se a diferença na orientação fibrilar entre os tipos de conexões. Nas hexagonais, as fibras da adaptação conjuntiva são predominantemente paralelas ao longo eixo do implante. Nestas, criam-se planos de clivagem que facilitam o acesso do exsudado inflamatório à osseointegração. Enquanto, nas cônicas a disposição das fibras é oblíqua ao implante com formação de uma barreira fibrilar ao exsudato inflamatório. Ressalta-se que na mucosa peri-implantar, dissemelhantemente da gengiva, inexiste uma cápsula fibrosa interposta entre o exsudato e o tecido ósseo. Logo, sugere-se que as conexões cônicas são mais resistentes às peri-implantites.
Desde 1997, é consensual que as conexões hexagonais apresentem inerentes perdas ósseas verticais e horizontais. Após ao desenvolvimento das distâncias biológicas, o primeiro contato osso-implante ocorre aproximadamente 1,5 a 2,0mm abaixo da plataforma do implante. As distâncias biológicas estão posicionadas sobre o implante. A localização da interface hexagonal implante-intermediário protético (microgap) e a micromovimentação do componente protético são determinantes para à magnitude da reabsorção óssea10. As bactérias pululam esta interface, com o implante com conexão hexagonal posicionado ao nível ou ligeiramente abaixo da crista óssea. Consequentemente, o epitélio juncional localiza-se abaixo do microgap, pois o mesmo não se adapta sobre o biofime estabelecido. Necessita-se da ocorrência de reabsorção óssea vertical (1,5 a 2,0mm) para “criar” o espaço requerido para o epitélio juncional e adaptação conjuntiva.
Horizontalmente, a média da reabsorção óssea associada às conexões hexagonais é de 1,3 a 1,4mm11. Em função dessa perda horizontal a distância entre um implante de hexágono externo ou interno e um dente deve ser no mínimo de 1,5mm. Caso este espaço seja desrespeitado, a consequência será a reabsorção integral da crista óssea interproximal e possível perda papilar. Assim, entre dois implantes com conexão hexagonal o espaço mínimo é de 3mm. Neste conhecimento, a perda óssea tridimensional torna-se crítica também na espessura da parede vestibular.
Antagonicamente, a conexão cônica apresenta um microgap virtualmente inexistente e ausência de micromovimentação (apresenta-se como um “corpo único”). A adaptação do epitélio juncional é coronal ao mesmo. Recorda-se que os implantes com conexão cônica são posicionados aproximadamente 2mm apicais à crista óssea. Neste cenário, o resultado é o estabelecimento coronal das distâncias biológicas (sobre o componente protético) e a manutenção da integridade marginal. A ausência da reabsorção óssea horizontal permite que os implantes com conexão cônica possam ficar mais próximos dos dentes adjacentes ou de outros implantes. As vantagens e da conexão cônica na estabilidade marginal é incontestável. A veracidade da importância das distâncias biológicas na integridade marginal peri-implnatar foi comprovada pelo conceito da platform switching13.
A estética exige, adicionalmente à estabilidade marginal, um posicionamento tridimensional correto do implante. Torna-se imperioso, um volume tecidual adequado. Desafortunadamente, após a exodontia ocorre uma dinâmica alteração dimensional do rebordo remanescente.A estabilidade marginal, inicia-se com a exodontia, que deve ser minimamente traumática e, com a conhecimento do processo de reparo do alvéolo após a mesma.
A porção do processo alveolar relacionada ao periodonto de sustentação, denomina-se osso fasciculado (originário do folículo dental e corresponde a parte da cortical alveolar voltada para o ligamento periodontal), no qual as fibras de Sharpey estão inseridas. Após à exodontia, o osso fasciculado perde a sua função (inserção das fibras de Sharpey do ligamento periodontal) e principal fonte de vascularização (canais de Volkmann provenientes do ligamento periodontal) e, desaparece12. Este evento é de importância primordial no processo espontâneo e inerente de reparação óssea (modelamento/remodelamento decorrente da exodontia). Nesta dinâmica de alteração tecidual, a redução do volume ósseo é inexorável e significante. A magnitude da diminuição varia consideravelmente entre indivíduos e é influenciada por variáveis diversas12. A literatura demonstrou a fugacidade do modelamento/remodelamento ósseo. Até 50% do processo alveolar pode ser perdido no decorrer de 12 meses e aproximadamente 2/3 de sua redução ocorre nos 3 meses iniciais3. É impossível cessar o modelamento/remodelamento ósseo. Contudo, existem estratégias para minimizar a magnitude da reabsorção de rebordo alveolar, posteriormente à exodontia: implante imediato (terapia de eleição) ou o preenchimento do alvéolo com um biomaterial de baixa taxa de reabsorção associado ou não à Regeneração Óssea Guiada.
Na manufatura dos componentes protéticos, o desenvolvimento dos abutments de zircônia e pré-angulados procurou incrementar os resultados estéticos3.
A tecnologia do cone-beam substituiu a tomografia computadorizada dental usada na década de anterior3. A qualidade da imagem associada com à diminuição do tempo de exposição à radiação estimularam à expansão da aplicação da nova tecnologia3. Esta prática alavancou o desenvolvimento e aperfeiçoamento da Odontologia digital, a cirurgia guiada (abordagem flapless) tornou-se factível e, na prótese, iniciaram-se os planejamentos e fabricação assistida por computador3.
A retrospectiva breve apresentada contextualizou “ de onde nós viemos”. E agora: “aonde nós estamos”? “Aonde nós iremos”?
Atualmente, após mais do que 50 anos, a previsibilidade da osseointegração é inquestionável, pois as evidências científicas comprovaram a capacidade de reprodução metódica dos resultados. Na luz do conhecimento contemporâneo, busca-se a estabilidade marginal dos tecidos peri-implantares (ausência de recessão marginal e presença de papila), diminuições da morbidade e tempo de tratamento.
A diminuição do tempo de tratamento está relacionada diretamente à redução da morbidade. A Implantodontia estava carente de inovações minimalistas, isto é, obter o máximo de eficiência com o mínimo de elementos possíveis de modo simples e elementar. O conceito de “inovação” é discutido amplamente por setores diversos da sociedade. A ABGi Group considera que uma inovação é a “exploração de novas ideias com sucesso”! Inovar é criar caminhos diferentes para obtenção de benefícios que facilitem o trabalho ou a vida de pessoas. A inovação é tão antiga quanto a humanidade, promove a evolução. Todavia, a novidade para ser caracterizada como inovação necessita ter causado um impacto expressivo e inquestionável. Neste contexto, o sistema Arcsys repercutiu, na Implantodontia, de modo relevante e irrefutável.
O arbítrio da fresagem única simboliza o conceito inovador minimalista, com reduções notórias do tempo de tratamento e morbidade. A dúvida preconceituosa estava relacionada ao calor friccional gerado. A fresagem única aumentará o calor friccional?
A osseointegração nasceu fundamentada nos controles do calor friccional e da correspondente zona de necrose. Até o momento, este entendimento é indubitável. Mas a fresagem única trará prejuízos teciduais? O Departamento de Engenharia Mecânica (Engenharia de Materiais), da Universidade Federal de Santa Catarina (UFSC) curou a miopia do prejulgamento. Através de câmera termográfica, demonstrou-se menor calor friccional com a fresagem única do sistema Arcsys, do que dois sistemas que utilizam a escalonada. Embora, sem diferenças estatísticas significantes. Adicionalmente, evoca-se a utilização da palavra “arbítrio”, pois caso o usuário deseje, pode-se optar pela fresagem escalonada. A redução vasta do tempo, nosso bem mais precioso, pela desnecessária troca de fresas, diminui a morbidade e maximiza o lucro do clínico.
Uma inovação adicional, do sistema Arcsys, apresenta-se pela geometria única que é utilizada em todas as densidades ósseas. Novamente, a simplicidade e versatilidade minimalista. Possuir um sistema com uma geometria única para as situações clínicas e anatômicas diversas consiste num predicado valioso. A referida apresenta as seguintes características: formato cilíndrico com ápice cônico, facilidade de inserção (dois frisos laterais helicoidais diametralmente opostos com face cortante), roscas com formato trapezoidal (estabilidade primária elevada) e câmaras de cicatrização (estabilidade secundária incrementada). A geometria híbrida única facilita a rotina do clínico e, o torque de inserção alto faculta a utilização da carga imediata (diminuições do tempo de tratamento e desconforto do paciente). Observa-se que na atualidade as taxas de sucesso com carga imediata, em edêntulos totais inferiores e superiores, são comparáveis às da carga tardia convencional3.
O sistema Arcsys estende seu conceito minimalista de simplicidade e versatilidade com o emprego de uma plataforma universal e aplicação de cicatrizadores multifuncionais de PEEK (polímero biocompatível). Estes simbolizam a essência do sistema, pois podem ser utilizados como cicatrizadores, transferentes, componentes protéticos para suporte de próteses provisórias (possibilidade de acrescer resina acrílica, bisacrílica ou composta sobre os mesmos), dispositivos de selamento marginal de alvéolos ou implantes imediatos sem carga imediata (selamento marginal e condicionamento tecidual), promovem a redução do estoque por ser um componente multifuncional e adicionam praticidade (cinta alta e baixa para todos os fenótipois teciduais).
Somada às inovações supracitadas, o sistema Arcsys apresenta uma invenção (criação de uma novidade inexistente): a viabilidade exclusiva de customização (angulação) de 0 a 20° dos componentes protéticos. O questionamento das vantagens da customização sobre os abutments pré-angulados é um despropósito. Esta dúvida foge à racionalidade. A incerteza do prejulgamento recai sobre à inquisição da possibilidade de fragilização do componente protético customizado. Qualquer juízo prévio é passível de interpretação errônea. Na realidade, o componente angulado até 20° ficará mais resistente que um pré-angulado, por motivos diversos:
- Componente protético de uma liga aço inoxidável (ASTM F18) com módulo elástico (parâmetro mecânico, intrínseco de cada material, que proporciona uma medida de sua rigidez) de 200 Gpa, quase o dobro do Ti G5 (114 Gpa) utilizado nos outros sistemas;
- componente protético maciço, pois não tem parafuso passante (conexão friccional);
- aplicação do fenômeno do “encruamento” (endurecimento por deformação plástica, por modificação da estrutura cristalina, que causará aumento da resistência do metal).
Em um teste comparativo, o componente protético do sistema Arcsys angulado a 17° foi aproximadamente 3 vezes mais resistente do que dois tipos convencionais pré-angulados a 17°.
Ao encontro da contemporaneidade, o sistema Arcsys objetiva a estabilidade marginal dos tecidos peri-implantares com influência sobre as duas variáveis substanciais: distâncias biológicas e fenótipo tecidual. O cone Morse (sistema friccional) propicia a formação coronal das distâncias biológicas (sem perda óssea peri-implantar) e, o aumento do fenótipo tecidual pode ser conseguido com a customização do componente protético. Em conclusão, o sistema Arcsys com 10 anos de pesquisa e desenvolvimento, constitui-se numa mudança de paradigma na Implantodontia. O seu uso clínico está sustentado em estudos longitudinais prospectivos realizados pela UFSC, que revelaram uma taxa de sobrevivência de aproximadamente 99%. Resumidamente: simplicidade, versatilidade, eficiência e segurança a serviço do clínico!
Referências
- Albrektsson T, et al. The long-term efficacy of currently used dental implants: a review and proposed critera of sucess. Int J Oral Maxillofac Implants 1986: 1: 11-25.
- Bränemark PI, et al. Osseointegrated implants in the treatment of the edentulous jaw. Scand J Plast Reconstr Surg 1977: 16 (Suppl): 1-32.
- Buser D, Sennerby L, De Bruyn H. Modern implant dentistry based on osseointegration: 50 years of progress, current trends and open questions. Periodontology 2000 2017: 73: 7-21.
- Krekeler G, Scilli W, Sutter F. [ITI – Implants type H: techinicaldevelopment, animal experiments and clinical results]. Quintessenz 1984: 35: 2253-2263.
- Ledermann P, Schroeder A. [Clinical experiences with the ITI hollow cylinder implant]. SSO Schwetz Monatsschr Zahnheilkd 1981: 95:349-367.
- Buser D, Weber HP, Lang NP. Tissue integration of non-submerged implants. 1-Year results of a prospective study with 100 ITI hollow-cylinder and hollow-screw implants. Clin Oral Implants Res 1990: 1: 33-40.
- Buser D, et al. Influence of surface characteristics on boné integration of titanium implants. A histomorphometric study in miniature pigs. J Biomed Mater Res 1991: 25: 889-902.
- Schnitman PA, Wohrle OS, Rubenstein JE. Immediate fixed interim prosthese supported by two-stage threaded implants: methodology and results. J Oral Implantol 1990:16: 96-105.
- Schulte W, et al. [The Tubingen immediate implant in clinical studies]. Dtch Zahnarzil Z 1978: 33: 348-359.
- Hermann JS, et al. Biologic width around one- and two-piece titanium implants. Histometric evaluation of unloaded nonsubmerged and submerged implants in the canine mandible. A phisiologically formed and stable dimension over time. Clin Oral Impl Res 2001: 12: 559-571.
- Tranow DP, Cho SC, Wallace SS. The effect of inter-implant distance on the height of inter-implant boné crest. J Periodontol 2000: 71: 546-549.
- Araujo MG, Lindhe J. Dimensional ridge alterations following tooth extraction. Na experimental study in dog, J Clin Periodontol 2005: 32: 645-652.
- Lazzara RJ, Porter SS. Platform Switching: A new concept in implant dentistry for controlling postrestorative crestal bone levels. International J Period Rest Dent 2006: 26: 9