La implantología es detentora de herramientas capaces de resultados estéticos extraordinarios. Otrora, la implantología como ciencia demostró la capacidad de reproducción metódica de la oseointegración. Sin embargo, en la luz del conocimiento contemporáneo, se busca la previsibilidad de la estabilidad marginal de los tejidos periimplantares (ausencia de recesión y presencia de papila), disminuciones de la morbilidad y del tiempo de tratamiento. Jamás, la implantología vivenció la magnitud actual de la búsqueda por la harmonía en el nivel, contorno, coloración, textura, cantidad y calidad de la mucosa periimplantar.
La longevidad de la estética rosa periimplantar es posible y pasible de prenuncio. Aun así, la interpretación que remete a la inmutabilidad, con lo que no está sujeto a ser alterado, debe ser utilizada con precaución. Al final, la factibilidad de la inmutabilidad de los tejidos periimplantares a lo largo del tiempo es discutible. Aún, la longevidad de éstos haya sido evidenciada por investigaciones innúmeras, y hoy sabemos que la estabilidad marginal longeva es influenciada por factores diversos, tales como:
- Exodoncia mínimamente traumática;
- Abordajes terapéuticos (implante inmediato, rellenado del alvéolo con biomateriales de baja tasa de reabsorción y regeneración ósea guiada) que minimizan la pérdida ósea post exodoncia;
- Tipo de conexión implante/componente protésico;
- Fenotipo de tejido;
- Posicionamiento tridimensional del implante.
El conocimiento de estos determinantes Ya mencionados proporciona abordajes preventivos e intervencionistas para la longevidad estética. El nivel de la crista ósea influencia el posicionamiento del margen de la mucosa periimplantar y la presencia de la papila se relaciona con la integridad del septo óseo interproximal.
Exodoncia mínimamente Traumática
La exodoncia mínimamente traumática, con ausencia de retazo y sin movimientos pendulares es la etapa primordial de la estabilidad marginal de los tejidos periimplantares, puesto que minimiza la magnitud de la inevitable pérdida ósea post exodoncia. Ésta ocurre, fugaz e intensamente, en las direcciones horizontal (más acentuada) y vertical. En esta dinámica reparadora, la reabsorción del hueso fasciculado (porción de la cortical alveolar que recibe las fibras de Sharpey del ligamento periodontal) es relevante. El hueso fasciculado es diente-dependiente, tras la exodoncia será integralmente reabsorbido, porque perderá su función (promover la inserción de las fibras de Sharpey del ligamento periodontal) y la principal fuente de vascularización (vía canales de Volkmann del ligamento periodontal). La pertinencia de la pérdida del hueso fasciculado se vincula a la prevalencia altísima de paredes vestibulares delgadas (prácticamente constituida por este tejido óseo diente-pendiente). Así, la pérdida ósea vestibular es más acentuada, con incuestionable repercusión estética. Por lo expuesto, los conceptos de preservación o reconstrucción alveolar tras la exodoncia son erróneos, el alvéolo existe por la presencia del diente.
Abordajes que minimizan el volumen de la pérdida ósea post exodoncia
Siguiendo la exodoncia, se puede Listar tres alternativas terapéuticas: rellenado del alvéolo por el coágulo, rellenado del alvéolo por biomaterial de baja tasa de reabsorción y/o regeneración ósea guiada o implante inmediato. Infelizmente, la técnica más popular, el rellenado del alvéolo por el coágulo, es la menos indicada. La odontología basada en evidencias científicas (revisiones sistemáticas y estudios prospectivos aleatorios) demostraron mayor magnitud de pérdida del volumen óseo con el rellenado del do alvéolo con coágulo, en comparación con abordajes que objetivaron la minimización de la reabsorción ósea (rellenado con biomaterial de baja tasa de reabsorción con o sin regeneración ósea guiada o implante inmediato).
En una escala jerárquica, la primera opción debe ser el implante inmediato. En la imposibilidad de éste, la elección recae sobre el rellenado del alvéolo con biomaterial con o sin regeneración ósea guiada. El implante inmediato posibilita el mantenimiento de la forma parabólica del margen de la mucosa periimplantar, semejante a los dientes adyacentes (con los márgenes gingivales paralelos a las junciones cemento-esmalte). El abordaje palatino promueve la presencia del gap entre el implante y la pared vestibular. Este gap debe ser rellenado por biomaterial con baja tasa de reabsorción (preferencialmente cerámica bifásica), para compensar la inevitable reabsorción del hueso fasciculado. Actualmente, se puede indicar el implante inmediato aun con la previa reabsorción de la pared vestibular, desde que exista integridad proximal. El implante inmediato con la concomitante reconstrucción de la pared vestibular es un abordaje clínico rutinario y previsible.
Tipo de conexión implante/componente protésico
La integridad de la crista ósea es dependiente del tipo de conexión implante/componente protésico. En las hexagonales habrá inevitables pérdidas óseas verticales y horizontales, con la configuración de la “saucerización” ósea. Esta pérdida ósea periimplantar se deriva desde el micromovimiento de la conexión implante/componente protésico, presencia del gap y del posicionamiento del espacio biológico. Consecuentemente, en las conexiones hexagonales el micromovimiento promoverá migración apical del epitelio de unión; el gap será poblado por biofilm bacteriano y el espacio biológico se formará debajo de la interfaz componente protésico/ implante. Recuerde que en las conexiones hexagonales los implantes son puestos al nivel o ligeramente debajo de la crista ósea. En este desarrollo, el epitelio de unión no se adaptará (a través de lámina basal y hemidesmosomas) sobre la interfaz (localizada al nivel o ligeramente apical a la crista ósea) con micromovimiento y contaminada por el biofilm bacteriano. Luego, ocurrirá pérdida ósea vertical de aproximadamente 1,5 a 2,0mm (espacio necesario para adaptaciones del epitelio de unión y adhesión conjuntiva) y el espacio biológico se formará sobre el implante. Además, en las conexiones hexagonales se observan pérdidas óseas horizontales de 1,3 a 1,4mm.
En las conexiones cónicas, no ocurrirá el micromovimiento, inexistirá el gap/biofilm y el espacio biológico se formará coronal a la interfaz componente protésico/implante. Recuerde que en las conexiones cónicas los implantes son posicionados cerca de 2,0mm apicales a las cristas óseas. En este proceso, el epitelio de unión y la adhesión conjuntiva se formarán sobre el componente protésico. La pérdida ósea periimplantar fisiológica es rara, se evidencia la estabilidad marginal de los tejidos periimplantares. Por lo expuesto, ¿las conexiones hexagonales son contraindicadas para áreas estéticas? La respuesta es: ¡no son contraindicadas! Sin embargo, el clínico sabedor de las irrevocables pérdidas óseas verticales y horizontales, deberá analizar el fenotipo de tejido y ser cuidadoso con el posicionamiento tridimensional del implante. Fenotipo no espeso (fino o intermediario) asociado con pérdidas óseas periimplantares resultará en instabilidad marginal. Se suma la preocupación con el posicionamiento tridimensional, en función de las pérdidas óseas horizontales, para las integridades de las papilas proximales. Por lo tanto, las conexiones hexagonales no son contraindicadas en sitios con exigencias estéticas, pero en tales situaciones la elección debe ser, prioritariamente, por las conexiones cónicas.
Fenotipo de tejido
El fenotipo (espesor) del tejido está relacionado intrínsicamente con la estabilidad marginal de los tejidos periodontales y periimplantares. Se evalúan los espesores de tejidos de la encía/mucosa periimplantar y de la pared ósea vestibular. Lógicamente, el fenotipo de tejido es más crítico para las conexiones hexagonales. Fenotipos no espesos son sinónimos de instabilidad marginal y, sugestivos de indicación de la alteración fenotípica. Infelizmente, la prevalencia de fenotipos no espesos es altísima.
La alteración fenotípica de la mucosa periimplantar es realizada, generalmente, por injertos de tejido conjuntivo subepitelial o técnicas pediculadas (e.g. técnica del ‘rollo”). La modificación fenotípica de la pared vestibular, frecuentemente, es hecha por la utilización de cerámicas bifásicas asociadas a la regeneración ósea guiada.
Posicionamiento tridimensional del implante
El posicionamiento tridimensional, basado en el planeamiento reverso, es fundamental para la ausencia de recesión (nivel de la crista ósea vestibular) y presencia de papila (nivel y existencia del septo interproximal). En este contexto, la pérdida ósea horizontal (mesial, distal, vestibular, lingual/palatal) de 1,3 a 1,4mm correlacionada con las conexiones hexagonales se convierte en importante factor de la localización del(los) implante(s).
La distancia mínima entre un implante de conexión hexagonal y un diente adyacente, para la existencia del septo óseo interproximal, es de 1,5mm y, entre dos implantes de conexiones hexagonales es de 3,0mm. En el sentido vestíbulo/lingual (palatal), el posicionamiento del implante debe garantizar la existencia de la pared vestibular. Aún, en las conexiones cónicas y en las plataformas switchings, por la inexistencia de las pérdidas horizontales, los implantes pueden quedar más próximos de los dientes adyacentes o entre sí.
La posibilidad de la personalización del intermediario protésico (entre 0° y 20°), permitida por el sistema Arcsys, es una herramienta poderosa y exclusiva que facilita el planeamiento quirúrgico/protésico. Pero, la personalización no subyuga el soberano planeamiento reverso.
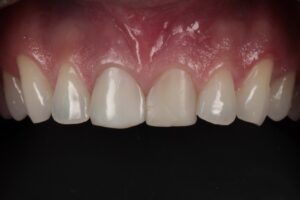
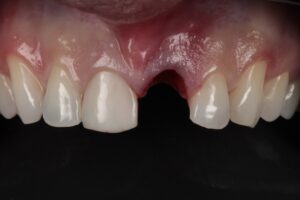
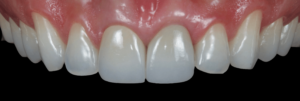
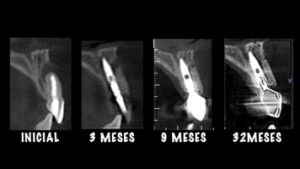
Caso Clínico
Caso clínico gentilmente cedido por los profesores Bernardo Passoni y Rodrigo M. Ferreira.
El caso clínico que ilustra este artículo sintetiza los abordajes preventivos y terapéutico. Así, fueron realizados los procedimientos de exodoncia mínimamente traumática; colocación del implante inmediato con conexión friccional con abordaje palatino; rellenado del gap con cerámica bifásica; injerto de tejido conjuntivo subepitelial y confecciones de prótesis sobre diente y sobre implante.
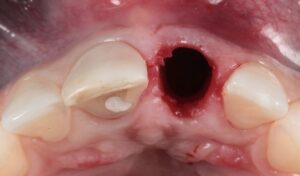
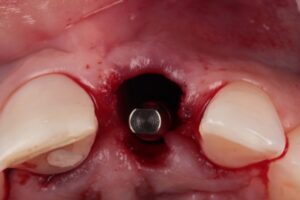
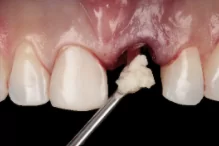
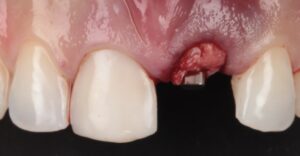
Autor: Ricardo de Souza Magini
Profesor Titular de la Universidade Federal de Santa Catarina (UFSC).
Profesor del Programa de Post Grado en Odontología de UFSC, área de concentración de Implantología.
Especialista, Máster y Doctor en Periodoncia por la Universidade de São Paulo-Facultad de Odontología de Bauru.